Врачи клинического центра «Медиаль» в Ижевске помогают быстро и эффективно избавиться от расширенных вен и сосудистых звёздочек.
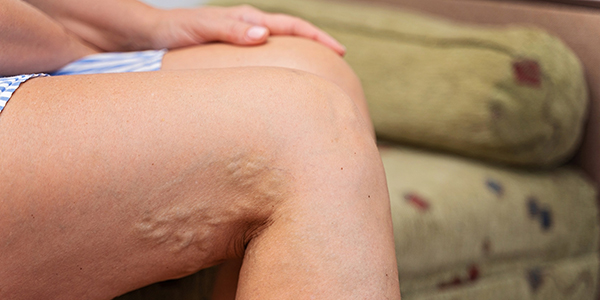
Совсем скоро нас окутает летним зноем, и горячее солнце всё настойчивее поманит сбросить надоевшие слои одежды. Женская половина населения переоденется в лёгкие платья, короткие юбки и дерзкие шорты, нарочито демонстрирующие привлекательность их обладательниц. Правда, далеко не все могут похвастаться идеальной красотой ног, и варикоз с его выступающими синюшными венами и сосудистыми звёздочками может заставить спрятать летние вещи обратно в шкаф. О том, как вылечить варикозную болезнь, избавиться от уродующих ноги венозных узлов и не пропустить праздник под названием лето, рассказал врач-хирург клинического центра «Медиаль» Андрей Бирюков.

Андрей Владимирович, варикоз — это косметический дефект? Или проблема глубже, чем может показаться на первый взгляд?
— Женщин, прежде всего, беспокоит эстетическая сторона вопроса, и они обращаются к врачам именно для того, чтобы устранить видимые проявления варикоза. И наш центр обладает всеми возможностями для их устранения. Но варикоз — это болезнь, и эстетические нарушения в виде расширенных вен и тех самых сосудистых звёздочек — это, в первую очередь, симптомы. Если не устранить основную причину, которая способствует их появлению, то они будут портить жизнь снова и снова.
Объясните, что это за болезнь? К чему она может привести, если ею не заниматься?
— Варикоз — это патология сосудов венозного русла, при которой происходит повреждение клапанного аппарата вен. В нормальном состоянии клапаны работают как створки, обеспечивая движение крови по направлению от конечностей к сердцу. При повреждении клапанного аппарата кровь не удерживается и под действием силы тяжести устремляется вниз, вызывая расширение и деформацию вен. Стремясь вместить как можно больше крови, они становятся длинными и извилистыми, выходят на поверхность, образуя «шишки» и «узлы» на ногах.
Варикоз вызывает ряд осложнений. Их можно разделить на жизнеугрожающие (такие, как тромбоз) и те, от которых пациент не умрёт, но будет мучиться, пока не будет устранён рефлюкс — обратный ток крови. К последним относятся трофические изменения кожи голеней, особенно в нижней трети. Они выражаются в нарушении цвета и текстуры кожи. На ногах появляются коричневые пятна, кожа грубеет, как кирзовые сапоги, становится легко ранимой, появляется зуд. Человек начинает чесать голень, заносит инфекцию, появляются ранки, которые долго не заживают — трофические язвы. Что касается тромбоза, риск его развития у пациентов с варикозом в 50 раз выше (!), чем у людей со здоровыми венами. Появление тромба в варикозно расширенной вене могут спровоцировать жара, алкоголь, длительное неподвижное состояние, например, во время авиаперелёта или хирургического вмешательства. Также относительным противопоказанием при варикозе является посещение бань и саун. Категорически нельзя парить ноги веником. Как известно, многие девушки любят загорать. При наличии варикозно расширенных вен делать это нежелательно, потому что в условиях жары организм человека теряет воду, происходит нарушение водно-солевого баланса, кровь сгущается, провоцируя формирование тромбов. Если пациент с варикозом нижних конечностей перенёс многочасовую операцию, во время которой он находился под спинномозговой анестезией или наркозом, он также рискует получить тромбоз. При самом неблагоприятном развитии событий тромб может оторваться, закупорить лёгочную артерию и, как следствие, вызвать внезапную смерть.
Какие методы лечения варикоза являются наиболее эффективными? Как можно избавиться от видимых проявлений этого заболевания?
— Золотым стандартом лечения варикоза считаются эндовенозные вмешательства. Это либо лазерная коагуляция, либо радиочастотная абляция. Оба метода сводятся к тому, что изменённый сосуд повреждается изнутри, по нему перестаёт течь кровь, и организм от него постепенно избавляется. Вообще любая операция на варикозно расширенной вене сводится к её удалению. Если раньше хирурги делали разрез в паху и, грубо говоря, выдёргивали изменённый сосуд, то эндовенозная лазерная коагуляция (ЭВЛК) проводится малым доступом — через отверстие диаметром с иглу. Венозная стенка пунктируется, в полученное отверстие мы вставляем катетер, вводим внутрь сосуда лазерное волокно и начинаем воздействовать на вену изнутри. Сосуд повреждается, склеивается и постепенно полностью рассасывается. Методом эндовенозной лазерной коагуляции можно удалить основной ствол вены и крупные ответвления. Более мелкие сосуды — диаметром 1-3 мм — удаляются через маленькие проколы, размер которых не превышает 1-2 мм. Эта процедура называется минифлебэктомия. Вообще, лечение варикозной болезни начинается с диагностики. Если у пациента нет расширенных вен, но он жалуется на тяжесть, судороги, отёки, и при этом во время УЗИ я вижу рефлюкс, то операция заключается только в обработке ствола вены лазером. Если пациент обращается за помощью через 5-10 лет после появления первых симптомов заболевания и у него уже выступают вены, мы комбинируем лазерную коагуляцию с минифлебэктомией. Конечно, женщин больше интересует вторая половина операции, но если удалить выступающие сосуды, не устранив рефлюкс, в будущем придётся делать повторную операцию. То же самое с сосудистыми звёздочками.
Какой вид обезболивания применяется во время операций на варикозно расширенных венах?
— При проведении ЭВЛК в амбулаторных условиях применяется местная анестезия. Анестетик вводится по всей длине вены, на которой мы собираемся провести операцию. Он имеет тройное назначение. Помимо обезболивающего эффекта при введении анестетика вокруг вены создаётся водная подушка, которая, во-первых, сжимает вену и обеспечивает более плотный контакт с лазерным волокном — лазерное излучение более эффективно воздействует на сосуд, а во-вторых, благодаря этой водной подушке тепловая энергия лазера рассеивается, и риск повредить окружающие ткани сводится к минимуму. Если лазерная коагуляция проводится в сочетании с минифлебэктомией, тогда мы предлагаем пациенту различные комбинации обезболивания. Наши анестезиологи владеют всеми методами обезболивания, и на консультации перед операцией они совместно с пациентами решают, какой из них предпочесть.
Сколько длится операция? Как быстро происходит восстановление?
— Если мы воздействуем только на ствол сосуда, процедура ЭВЛК занимает 10-15 минут. Комбинированная операция, сочетающая в себе эндовенозное вмешательство и минифлебэктомию, в среднем длится 30-60 минут. После процедуры мы надеваем на прооперированную ногу компрессионный чулок, пациент переодевается в палате и прогуливается минут 40- 50. После этого мы делаем ему УЗИ, чтобы убедиться, что всё в порядке, и пациент уходит своими ногами домой. Через месяц после операции мы разрешаем ходить без чулка.
После операции на вене нога становится абсолютно чистой? Остаются ли рубцы на коже?
— После проведённого эндовенозного вмешательства и удаления всех расширенных вен нога становится «чистой». Чтобы извлечь выступающие сосуды, мы делаем маленькие разрезы кончиком скальпеля или прокалываем кожу иглами, диаметр которых не превышает 1 мм. Чем больше варикозный стаж, тем больше отверстий приходится делать. Следы, которые остаются после минифлебэктомии, со временем меняют цвет с розового на белесоватый, а потом становятся незаметными. После ЭВЛК на коже не остаётся никаких следов, потому что ствол вены находится на глубине 2-3 см.
Как происходит удаление сосудистых звёздочек?
— Удаление сосудистых звёздочек происходит путём склерозирования, когда в просвет подкожных и внутрикожных вен вводится препарат — склерозант. Кровоток останавливается, стенки сосуда слипаются, и вена исчезает с поверхности кожи. Это происходит сразу же во время процедуры или через какой-то промежуток времени. Для более плотного слипания стенок сосуда пациент надевает компрессионные чулки.
Если сосудистых звёздочек много, сколько нужно процедур, чтобы их убрать?
— Существует ограничение на количество препарата, которое можно ввести одномоментно, поэтому процедура склерозирования проводится в несколько этапов.
Получается, если человек пролечился, он может спокойно ехать на курорт и загорать под знойным южным солнцем?
— После лазерной коагуляции можно спокойно выходить на солнце, а загорать и посещать баню мы не рекомендуем месяца два. Что касается склерозирования, то после процедуры женщины, как правило, сами скрывают место укола, потому что одну-две недели оно выглядит довольно неприглядно, поэтому лучше успеть вылечить варикоз и избавиться от сосудистых звёздочек до начала летнего сезона.
В настоящее время в клинике Медиаль действует специальное предложение. Прием врача-флеболога + УЗИ вен стоит всего 2 000 ₽ (действует только для первичных пациентов)! Не упустите отличную возможность разом пройти комплексное обследование, предупредить или вылечить распространенное заболевание.
Текст Татьяны ИВАНЦОВОЙ